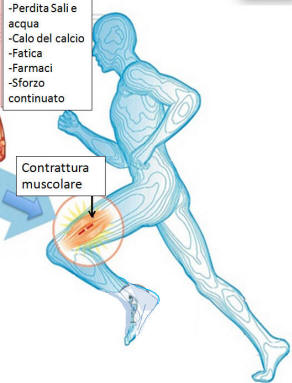
contrazioni (di solito) involontarie e dolorose della muscolatura scheletrica la cui durata può variare da alcuni secondi fino a svariati minuti e che possono insorgere in maniera isolata oppure ripetutamente ad intervalli di tempo non stabiliti. Quadro clinico del sintomo predominante: contrazioni molto dolorose andamento accessuale di singoli gruppi muscolari con indurimenti palpabili che, di regola, si risolvono esercitando una distensione e/o un movimento passivo o attivo.
Suddivisione (secondo l'eziologia):
• Muscolari.
• Neurologici.
• Internistici.
• Da altre cause.
Gruppi di principi attivi: Beta-bloccanti, diuretici, contraccettivi, lassativi,
neurolettici, veratrum alcaloidi
singoli principi attivi: - Alloppinolo, - Chinidina, - Cimetidina, - Danazolo- Isoniazide-
Litio- Metisergide - Morfina- D-penicillamina - Terbutalina, - Salbutamolo - Scopolamina
- Succinilcolina - Alotano - Vincristina
- Tetania calciopriva, Ipoparatiroidismo , Pseudoipoparatiroidismo, Tetania normocalcemica
Quadro caratteristico con distrofia muscolare che esordisce nella prima infanzia
con un decorso a progressione rapida; interessa inizialmente il bacino e, in seguito,
il cingolo scapolare; andatura "anserina", eventuale comparsa di aritmie cardiache.
Laboratorio: CKT, spesso si osserva anche l'aumento di altri enzimi muscolari come
GOT, GPT e LDH, soprattutto a seguito di leggeri sforzi fisici. EMG, biopsia muscolare.
Negli stadi successivi: spesso vengono riscontrate cardiomiopatia e modificazioni
all'ECG
Iperventilazione con crampi che interessano le zone distali e periorali, bocca a carpa, spasmi carpopodalici. Alcalosi respiratoria, regressione dei sintomi in caso di reinspirazione dell'aria espirata attraveso una busta di plastica

Il deficit di secrezione o di azione del paratormone (PTH) determina la condizione
di ipoparatiroidismo. L’ipoparatiroidismo si caratterizza dal punto di vista laboratoristico
per ipocalcemia associata a iperfosforemia e dal punto di vista clinico per sintomi
legati all’ipereccitabilità neuromuscolare. La causa più frequente di ipoparatiroidismo
è l’asportazione chirurgica delle paratiroidi (paratiroidectomia). Questa può avvenire
durante gli interventi di asportazione della tiroide (tiroidectomia) o per rimozione
involontaria o per lesione dei vasi che irrorano la paratiroide. Il rischio di ipoparatiroidismo
è inversamente proporzionale all’esperienza del chirurgo (dal 0.5 al 10%). In ogni
modo l’ipoparatiroidismo che ne deriva può essere transitorio o permanente. La mancata
formazione delle paratiroidi (agenesia) può essere isolata o associata ad alterazioni
di altre ghiandole come il timo (Sindrome di Di George).
La produzione di anticorpi anti-paratiroidi determina, invece, il quadro di ipoparatiroidismo
autoimmune che può essere isolato o associato ad altre malattie autoimmuni come
il morbo di Addison, la gastrite atrofia e il diabete tipo 1 (Sindrome Polighiandolare
Autoimmune).
Affezione muscolare conseguente alla somministrazione di corticosteroidi o a un eccesso di cortisolo endogeno. La miopatia da corticosteroidi è la conseguenza di una terapia corticosteroidea prolungata (spesso somministrata per patologie che provocano esse stesse astenia muscolare, come la miastenia gravis o le miopatie infiammatorie) oppure di condizioni patologiche associate con l’aumento dei livelli corticotropinici (p. es., morbo di Cushing).
L'anamnesi ed i reperti indicativi dipendono dalla natura/dalla causa della disidratazione:
acqua, sangue, secreto
Spostamenti degli elettroliti
si tratta di una malattia che esordisce nell'infanzia; presenta debolezza
dei gruppi muscolari prossimali e rigidità continua del tronco e crampi muscolari
dolorosi
Determinazione degli enzimi muscolari, biopsia muscolare, esame neurologico specialistico
Disturbi ad insorgenza spontanea, o in relazione all'attività, riguardanti lo svolgimento
di vari movimenti, che portano a contrazioni involontarie di singoli gruppi muscolari
dalla durata variabile. Cocontrazioni dei flessori e degli estensori .È preferibile
eseguire un esame neurologico specialistico poiché, di solito, alla base c'è una
malattia neurodegenerativa (la causa, per lo più, è una lesione cerebrale centrale)
Paralisi indolori, a progressione lenta di diversa localizzazione, disturbi della
deglutizione e della fonazione, atrofie muscolari, crampi muscolari marcati, eventualmente
sintomi motori- extrapiramidali. Il quadro clinico dipende dalla localizzazione:
primo motoneurone, secondo motoneurone, esordio spinale o bulbare, Elettroneurografia,
MEP, EMG, RM cerebrale e spinale, valutazione di laboratorio completa. È preferibile
indagare anche sull'eventuale presenza di un tumore poiché la SLA può insorgere
come una paraneoplasia
Anamnesi:
L’anamnesi è già quasi sempre indicativa; attraverso di essa, è possibile
distinguere innanzitutto se ci si trova davanti a crampi muscolari (per quanto riguarda
il sintomo predominante) o a disturbi muscolari/dolori/rigidità
• In caso di crampi indotti da cause neurogene, di regola sono individuabili altri
sintomi neurologici e lesioni centrali e/o periferiche, crampi diffusi, paralisi,
disturbi della sensibilità.
Fra le cause internistiche, quelli più frequentemente e prevalentemente accertabili
all'anamnesi sono i crampi surali notturni, la tetania da iperventilazione, i disturbi
dovuti a un difetto della regolazione psicogena e le alterazioni degli elettroliti.
Esame obiettivo:
• Esame internistico generale, facendo attenzione soprattutto ai possibili sintomi
concomitanti con documentazione, oppure esclusione, di un aumento dell'eccitabilità
neuromuscolare: segno di Chvostek, segno di Lust, segno di Trousseau, prova di iperventilazione.
• Esame neurologico generale, da eseguirsi soprattutto per escludere o per documentare
una malattia del sistema nervoso cerebrale/periferico.
Diagnostica specialistica
La diagnostica di laboratorio e la diagnostica specialistica si orientano sul sospetto
diagnostico che viene posto sulla base dell'anamnesi, dell'esame clinico e di eventuali
sintomi concomitanti presenti.