ADULT RESPIRATORY DISTRESS SYNDROME (ARDS)
- Un Medico per Tutti
- Pronto soccorso
- ARDS
- Arresto respiratorio
- Arresto cardiorespiratorio, manovre
- Arresto cardiaco
- Il paziente critico
- La rianimazione
- Diagnosi di sincope
- Sincope
- BLSD
- Rianimazione
Sinonimo: Polmone da shock.
cfr anche insufficienza
respiratoria
Definizione
Insufficienza respiratoria acuta in paziente senza precedenti affezioni polmonari,
da danni polmonari di differente genesi. Secondo l’OMS è “un danno diffuso dei capillari
alveolari determinante grave insufficienza respiratoria con ipossiemia arteriosa
refrattaria alla somministrazione di ossigeno”. Quindi, è la situazione, dovuta
a una qualsiasi causa, che fa diminuire la concentrazione di ossigeno nel sangue,
la quale non sale ("è refrattaria") neanche somministrando direttamente ossigeno
al paziente.
Epidemiologia
Incidenza: 3-4 casi/100.000 persone/anno.
Eziologia
Danni polmonari diretti causati da:
• aspirazione del contenuto gastrico
• aspirazione di acqua dolce/salata (pre-annegamento)
• inalazione di gas tossici (ad es. N02, fumi di combustione)
• inalazione di ossigeno iperbarico
• intossicazione da paraquat, narcotici, ecc.
• ARDS parapneumonica, da polmonite: danno aggiuntivo, che va al di là dell'entità
della polmonite in se stessa.
Danni polmonari indiretti causati da:
• sepsi
• politrauma (causa frequente), ustioni
• shock (polmone da shock)
• trasfusione massiva
• coagulopatia da consumo, ecc.
Patogenesi
3 stadi
• fase essudativa con aumentata permeabilità capillare ed edema polmonare
interstiziale, distruzione di pneumociti di tipo II. Ne consegue minore
formazione del fattore surfattante ( sostanza tensioattiva) ed ingresso di liquidi
negli alveoli (edema polmonare alveolare), formazione di
- fase delle membrane ialine, microatelectasie, formazione di shunt intrapolmonari,
a cui consegue ipossia
• fase proliferativa con formazione di fibrosi polmonare e proliferazione
endoteliale dei capillari alveolari e peggioramento della perfusione e della diffusione;infine
stadio irreversibile della sindrome.
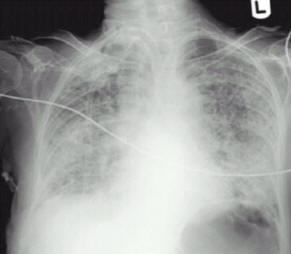
Rx torace di paziente con ARDS: addensamenti cotonosi confluenti in tutti gli ambiti polmonari
|
Clinica:
Riconosciamo 3 stadi
1. ipossiemia ed iperventilazione con alcalosi respiratoria
2. aumento della dispnea, inizio di alterazioni radiologiche del polmone
(addensati bilaterali a macchie, a strisce)
3. insufficienza respiratoria globale (ipossiemia + ipercapnia), acidosi
respiratoria ingravescenti, alterazioni radiologiche del polmone (opacità bilaterali).
Il paziente mostra lievi segni di distress caratterizzati da tachipnea,
dispnea e aumentato fabbisogno di ossigeno. L'auscultazione polmonare
rivela suono chiaro polmonare o rantoli sparsi. Entro poche ore, eseguita l'emogas,
si sviluppa ipossiemia severa con ipercapnia. L'inizio dell'ARDS può essere
molto variabile nella sepsi, fulmineo nell'aspirazione polmonare o insidioso nei
danni neurologici acuti o nello shock. L'insufficienza respiratoria determina addensamenti
diffusi bilaterali evidenti all'RX e frequenti infezioni sovrapposte che portano
a morte in più del 50% dei casi. Nella fase acuta i polmoni si presentano diffusamente
aumentati di consistenza, rossastri, congesti e pesanti, con un danno alveolare
diffuso Nella fase di proliferazione e organizzazione compaiono aree confluenti
di fibrosi interstiziale con proliferazione di pneumociti di II tipo. Frequenti
le sovrainfezioni batteriche nei casi fatali.
Utile eseguire:
Radiologia: controllo dell'evoluzione: evidenza all'rx torace standars di
opacità diffuse e bilaterali (diagnosi differenziale: poi: te, spesso monolaterale).
Ecografìa color-dopper, per escludere insufficienza cardiaca
sinistra (quale eventuale causa di edema polmonare cardiogeno).
Funzionalità polmonare: compliance e capacità di diffusione (fattore di transfer)
diminuiscono precocemente. All'EGA, inizialmente solo ipossiemia,
poi anche ipercapnia.
Diagnosi differenziale
Essa si attua con:
- insufficienza cardiaca sinistra con
edema polmonare (pressione d'incuneamento c lare polmonare aumentata; nell'ARDS
abitualmente normale).
- polmonite (opacità polmonare solitamente monolaterale)
- fluid lung» in caso di insufficienza renale (creatinina aumentata )
- embolia polmonare (flebotrombosi, sovraccarico del cuore destro, scintigrafia
p soria polmonare).
Diagnosi
anamnesi (noxa scatenante) + clinica (ipossia)
radiologia: opacità diffuse bilaterali senza evidenze di edema polmonare cardioge-(ecografia).
Terapia
Causale: eliminazione della causa scatenante (es. shock circolatorio).
Sintomatica:
ventilazione assistita a pressione limitata con pressione positiva tele-espiratoria
(PEEP) e plateau inspiratorio («inflation hold») + decubito ventrale intermittente
quale prevenzione dell'atelettasia delle regioni dorsali.
Indicazione: ipossia nonostante la somministrazione di 02 con sondino nasale.
Complicanze: l'uso protratto comporta un ulteriore rischio di danno polmonari da
aumento della pressione ventilatoria (barotrauma) e da concentrazione di 02 nell'aria
della ventilazione assistita
procedure di scambio gassoso extra-corporeo (extra-corporeal lung assist
= ECLA):
- rimozione extracorporea della C02: il polmone viene vicariato parzialmente da
un ossigenatore a membrana (ECMO) che, posto in serie al by-pass vene-venoso, rimuove
la C02. L'apporto di 02 avviene attraverso un catetere posizionato, attraverso il
tubo della ventilazione meccanica, prima della carena tracheale. Il paziente non
viene quindi ventilato artificialmente, ma il polmone viene espanso sotto PEEP,
per 4 volte al minuto, per miscelare nel sistemi bronchiale l'ossigeno insufflato
- ossigenatore intravascolare (IVOX): in fase di studio clinico; l'ossigenazione
del sangue e l'allontanamento della C02 avvengono tramite uno scambiatore di gas
con membrana a fibre cave posto in vena cava. In fase di studio clinico: inalazione
di NO a bassa concentrazione; somministrazione transbronchiale di surfattante
indice

